Spis treści
Co oznacza zły wynik biopsji?
Zły wynik biopsji to sygnał, że w pobranym materiale tkankowym pojawiły się nieprawidłowe komórki. Taki rezultat często sugeruje obecność groźnego nowotworu, na przykład raka piersi, co skutkuje koniecznością dalszych badań onkologicznych. Te są kluczowe, aby potwierdzić pierwszą diagnozę oraz ustalić odpowiedni plan terapii.
Szczegółowe badania mają na celu zrozumienie charakterystyki nowotworu, jego stopnia złośliwości, a także obecności receptorów hormonalnych oraz receptora HER2. Ta wiedza stanowi fundament wyboru skutecznej metody leczenia. Po uzyskaniu niepokojącego wyniku biopsji, pacjent powinien niezwłocznie umówić się na konsultację z onkologiem, który dokładnie oceni sytuację i zaleci dodatkowe testy.
Warto rozważyć:
- tomografię komputerową,
- rezonans magnetyczny,
- analizę markerów nowotworowych.
Dodatkowo, analiza markerów nowotworowych może dostarczyć cennych informacji, które pomogą zrozumieć rozprzestrzenianie się nowotworu oraz dostępne opcje leczenia. Odpowiednio zaplanowane postępowanie onkologiczne może obejmować różne metody, takie jak:
- operacje,
- chemioterapię,
- radioterapię.
Wybór tych metod będzie zależał od wyników badań oraz ogólnego stanu zdrowia pacjenta. Ważność szybkiej reakcji na niekorzystny wynik biopsji jest nie do przecenienia; wczesna diagnostyka i interwencja mogą znacznie zwiększyć szanse na skuteczne leczenie. Pacjenci często odczuwają lęk związany z diagnozą nowotworową, dlatego niezwykle istotne jest, aby otaczać ich wsparciem psychicznym oraz dostarczać im precyzyjnych informacji na temat ich stanu zdrowia oraz dostępnych opcji terapeutycznych.
Ile czasu trzeba czekać na wyniki biopsji?
Czas oczekiwania na wyniki biopsji zazwyczaj wynosi do dwóch tygodni, co jest niezbędne dla przeprowadzenia dokładnej analizy histopatologicznej pobranego materiału. W ramach tego procesu wykwalifikowany patolog dokładnie ocenia próbkę i przygotowuje ekspertyzę histopatologiczną, co ma zasadnicze znaczenie dla postawienia trafnej diagnozy.
W kontekście diagnozowania nowotworów ten czas jest szczególnie istotny, ponieważ szybka ocena stanu zdrowia umożliwia natychmiastowe rozpoczęcie ewentualnego leczenia. Laboratoria intensywnie pracują nad tym, aby ograniczyć czas oczekiwania, dzięki czemu pacjenci mogą prędko zapoznać się z wynikami. W sytuacjach nagłych lub zgodnie z zaleceniami klinicznymi, wyniki mogą być przekazane jeszcze wcześniej.
Im szybciej pacjent otrzyma informację o wynikach biopsji, tym prędzej można podjąć kluczowe decyzje dotyczące kolejnych kroków i strategii leczenia, co ma fundamentalne znaczenie w onkologii.
Co to jest badanie histopatologiczne i jakie ma znaczenie?
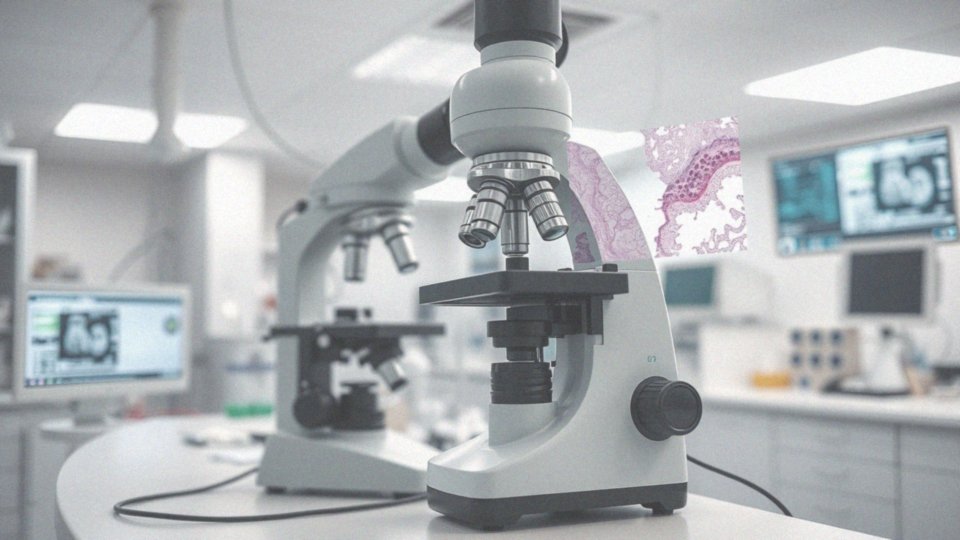
Badanie histopatologiczne stanowi fundamentalny element w diagnostyce nowotworowej. W praktyce polega na mikroskopowej analizie tkanek pobranych z organizmu pacjenta, pozwalającej na ocenę struktur komórkowych w poszukiwaniu oznak choroby nowotworowej. Jego głównym zadaniem jest postawienie diagnozy, a także określenie histologicznego typu nowotworu oraz jego złośliwości, co ma istotne znaczenie dla wyboru odpowiednich metod leczenia.
Podczas analizy specjaliści zwracają uwagę na markery, takie jak:
- receptory hormonalne,
- receptor HER2.
Otrzymane informacje są niezwykle ważne dla dalszej strategii terapeutycznej. Wyniki badania dostarczają lekarzom kluczowych danych charakteryzujących nowotwór, co w efekcie sprzyja optymalizacji terapii. Na podstawie wyników histopatologicznych podejmowane są decyzje dotyczące:
- zastosowania chemioterapii,
- radioterapii,
- czy też zabiegów chirurgicznych.
To badanie często otwiera drzwi do złożonego procesu terapeutycznego, dlatego jego rola jest nie do przecenienia. Uzyskanie precyzyjnych wyników histopatologicznych wpływa na prognozy dotyczące pacjenta oraz dostępne dla niego terapie. Staranna przygotowanie materiału tkankowego oraz dokładna interpretacja wyników są kluczowe dla osiągnięcia sukcesu leczenia, zapewniając pacjentom odpowiednią opiekę zdrowotną na każdym etapie ich drogi ku zdrowiu.
Jakie są różnice między biopsją cienkoigłową a gruboigłową?
Biopsja cienkoigłowa i gruboigłowa to różnorodne podejścia do pobierania tkanki, które różnią się nie tylko techniką, ale także celami. W przypadku biopsji cienkoigłowej stosuje się cienką igłę oraz strzykawkę, aby uzyskać komórki z podejrzanego obszaru. Ta mniej inwazyjna metoda charakteryzuje się:
- mniejszym bólem,
- krótszym czasem rekonwalescencji,
- ograniczoną dokładnością diagnostyczną.
Zwykle używa się jej w celu przeprowadzenia wstępnych badań i cytologii, co pozwala ocenić obecność nieprawidłowych komórek. Niestety, często nie jest ona wystarczająco precyzyjna, by określić rodzaj nowotworu. Z kolei biopsja gruboigłowa wykorzystuje grubsze igły, co pozwala na zebranie większej próbki tkanki, a tym samym umożliwia bardziej szczegółową analizę histopatologiczną. Dzięki tej metodzie możliwe jest:
- zbadanie struktury komórek,
- identyfikacja cech nowotworowych,
- ocena stopnia ich złośliwości,
- określenie obecności specyficznych receptorów, takich jak receptory hormonalne czy HER2.
Biopsja gruboigłowa czyni ją bardziej wiarygodnym narzędziem w diagnozowaniu nowotworów. Dlatego ta metoda jest szczególnie preferowana w przypadku poważniejszych podejrzeń. W diagnostyce onkologicznej wybór metody pobrania tkanki często zależy od lokalizacji oraz charakterystyki zmiany. Biopsja gruboigłowa staje się niezbędna, gdy wyniki biopsji cienkoigłowej są niejednoznaczne lub gdy istnieje podejrzenie agresywnego nowotworu. Zrozumienie kluczowych różnic między tymi metodami jest istotne dla skutecznej diagnostyki oraz dalszego leczenia pacjentów.
Dlaczego dalsze badania są ważne po nieprawidłowym wyniku biopsji?
Dalsze badania po nieprawidłowym wyniku biopsji odgrywają kluczową rolę w procesie diagnostycznym. Umożliwiają potwierdzenie, czy mamy do czynienia z nowotworem, a także pozwalają ocenić, na jakim etapie zaawansowania znajduje się choroba. Gdy tylko zostaną stwierdzone nieprawidłowe komórki, lekarze najczęściej kierują pacjentów na dodatkowe badania obrazowe, takie jak:
- tomografia komputerowa,
- rezonans magnetyczny,
- USG.
Nie można również zapomnieć o analizach laboratoryjnych, w tym badaniach markerów nowotworowych oraz krwi, które dostarczają cennych informacji o możliwych przerzutach i lokalizacji nowotworu. Te wszystkie działania są niezbędne, aby skutecznie zaplanować leczenie onkologiczne. Na przykład w przypadku podejrzenia raka piersi, przeprowadzenie dodatkowej biopsji węzłów chłonnych może być kluczowe, aby ustalić, czy nowotwór się rozprzestrzenił.
Właściwa diagnostyka nie tylko pozwala potwierdzić obecność komórek rakowych, ale także ułatwia wybór najlepszej metody leczenia. Wyniki dalszych badań stanowią fundament planu terapeutycznego, który może obejmować różnorodne opcje, takie jak:
- chemioterapia,
- radioterapia,
- interwencje chirurgiczne.
Szybkie reagowanie na nieprawidłowe wyniki biopsji oraz regularne kontrole to elementy niezwykle ważne dla polepszenia rokowania pacjenta i efektywności terapii. Czasem pewność co do wyniku biopsji również wymaga dodatkowej diagnostyki, aby zapewnić pacjentowi odpowiednią opiekę, dostosowaną do jego indywidualnych potrzeb.
Jakie badania mogą być zlecone po złym wyniku biopsji?
Po uzyskaniu niekorzystnego wyniku biopsji lekarze często zalecają dodatkowe badania w celu dokładniejszej analizy stanu zdrowia pacjenta oraz charakterystyki nowotworu. Na początku zwykle wykonuje się badania obrazowe, takie jak:
- tomografia komputerowa (CT),
- rezonans magnetyczny (MRI),
- ultrasonografia (USG).
Te metody pozwalają na określenie lokalizacji guza, jego rozmiaru oraz ewentualnych przerzutów. Na przykład tomografia komputerowa dostarcza szczegółowych obrazów narządów, co ułatwia ich ocenę, natomiast rezonans magnetyczny jest niezwykle użyteczny w analizie tkanek miękkich. W niektórych sytuacjach można również przeprowadzić scyntygrafię kości lub PET-CT, które pomagają ocenić rozprzestrzenienie się nowotworu w organizmie.
Nie można zapominać o badaniach laboratoryjnych. Często zaleca się wykonanie:
- morfologii krwi,
- testów biochemicznych,
- oznaczenie markerów nowotworowych, takich jak CA-125 czy PSA.
Te wskaźniki są pomocne w ustaleniu zaawansowania choroby oraz monitorowaniu skuteczności terapii. Innym istotnym badaniem jest biopsja węzłów chłonnych, która pozwala ustalić, czy nowotwór się rozprzestrzenił. Wszystkie te analizy odgrywają kluczową rolę w opracowywaniu skutecznej strategii leczenia oraz podejmowaniu właściwych decyzji w diagnostyce onkologicznej. Starannie przeprowadzony proces diagnostyczny ma istotny wpływ na sukces terapii oraz rokowanie dla pacjenta.
Jak wygląda proces konsultacji onkologicznej?
Konsultacje onkologiczne stanowią kluczowy element w procesie leczenia nowotworów. Cały proces rozpoczyna się od szczegółowego wywiadu medycznego, który pozwala na zrozumienie przeszłości pacjenta oraz jego objawów. Onkolog szczegółowo analizuje wyniki biopsji i dodatkowych badań obrazowych, a te dane są niezbędne do właściwej diagnostyki i podejmowania decyzji terapeutycznych.
W trakcie spotkania lekarz przedstawia diagnozę oraz prognozy, mając na uwadze typ nowotworu, na przykład raka piersi, a także jego agresywność. Różnorodne metody leczenia, takie jak:
- chemioterapia,
- hormonoterapia,
- radioterapia,
- terapia celowana.
są dokładnie omawiane. Pacjent ma możliwość zadawania pytań i dzielenia się swoimi troskami, co wpływa pozytywnie na jego samopoczucie psychiczne. Plan terapeutyczny jest opracowywany z myślą o indywidualnych potrzebach pacjenta, co wspiera aktywne zaangażowanie i poczucie kontroli w trakcie leczenia.
Odpowiednie wsparcie oraz informacje mogą pomóc w redukcji lęku towarzyszącego diagnostyce oraz dalszym planom terapeutycznym. Szybkość w diagnostyce, zwłaszcza reakcji na niepokojące wyniki biopsji, przekłada się na lepsze wyniki terapeutyczne. Regularne konsultacje oraz stałe monitorowanie zdrowia pacjenta mają zatem ogromne znaczenie.
Jakie są możliwe scenariusze po złym wyniku biopsji?
Scenariusze po negatywnym wyniku biopsji mogą być zróżnicowane. Wiele zależy od typu nowotworu oraz jego stopnia zaawansowania. Jeżeli zidentyfikowane zostaną nieprawidłowe komórki, warto rozważyć różnorodne metody leczenia. Oto najważniejsze opcje:
- Interwencja chirurgiczna – zazwyczaj pierwszym krokiem jest usunięcie guza metodą chirurgiczną. Taki krok podejmuje się zwłaszcza w sytuacji, gdy nowotwór nie zdążył się rozprzestrzenić.
- Chemioterapia – to typ terapii farmakologicznej, stosowanej przy złośliwych nowotworach, które mogą mieć tendencję do przerzutów. Chemioterapia działa na komórki rakowe w całym organizmie.
- Radioterapia – można ją wprowadzić po przeprowadzeniu operacji. Jej głównym celem jest zmniejszenie ryzyka nawrotu choroby poprzez niszczenie komórek nowotworowych za pomocą promieniowania.
- Hormonoterapia – ta metoda jest dedykowana nowotworom uzależnionym od hormonów, jak na przykład rak piersi. Hormonoterapia hamuje działanie hormonów, które sprzyjają rozwojowi nowotworu.
- Terapia celowana – skupia się na eliminacji konkretnych komórek nowotworowych, dostosowując leczenie do ich specyficznych cech. Dzięki temu efektywność terapii wzrasta, a skutki uboczne są minimalizowane.
W przypadku bardziej zaawansowanego stadium nowotworu pacjent może skorzystać z leczenia paliatywnego. To podejście ma na celu poprawę jakości życia oraz łagodzenie dolegliwości, a niekoniecznie wyleczenie choroby. Wybór strategii onkologicznej dokonuje zespół specjalistów, który uwzględnia stan zdrowia pacjenta oraz jego indywidualne preferencje. Decyzje są podejmowane na podstawie dokładnej analizy wyników biopsji, jak również dodatkowych badań obrazowych i laboratoryjnych.
Jakie są rekomendacje dotyczące dalszego postępowania w onkologii?
Zalecenia dotyczące dalszych kroków w onkologii po uzyskaniu niekorzystnego wyniku biopsji mają kluczowe znaczenie. Gdy lekarze zauważą nieprawidłowe komórki, konieczne jest przeprowadzenie szczegółowych badań, które pomogą w ocenie zaawansowania choroby. W tym przypadku mogą być potrzebne dodatkowe badania obrazowe, takie jak:
- tomografia komputerowa,
- rezonans magnetyczny,
- ultrasonografia.
Konsultacja z zespołem onkologów jest nieodzownym elementem tego procesu. Specjaliści na tym etapie podejmują decyzje dotyczące planu leczenia. Możliwości terapeutyczne są różnorodne i mogą obejmować:
- chemioterapię,
- radioterapię,
- zabiegi chirurgiczne,
- terapie celowane.
Ich dobór oparty jest na typie nowotworu oraz ogólnym stanie zdrowia pacjenta. Regularne wizyty kontrolne po zakończeniu leczenia mają ogromne znaczenie, ponieważ umożliwiają wczesne zauważenie ewentualnych nawrotów choroby. Ważnym aspektem całego procesu jest także wsparcie psychologiczne zarówno dla pacjenta, jak i jego bliskich. Emocje towarzyszące diagnozie nowotworowej często bywają przytłaczające, dlatego rozmowy z psychologiem mogą okazać się nieocenione w dostosowywaniu się do nowej rzeczywistości oraz w przyswajaniu informacji z zakresu dostępnych opcji leczenia. Edukacja pacjenta na temat nowotworu oraz metod terapeutycznych nie tylko zwiększa jego poczucie kontroli, ale również umożliwia aktywne uczestnictwo w procesie zdrowienia.
Jakie są obawy pacjentów dotyczące leczenia po złym wyniku biopsji?
Obawy pacjentów, kiedy wyniki biopsji są niekorzystne, są bardzo złożone. Wpływają na nie zarówno emocje, jak i praktyczne kwestie związane z potencjalną diagnozą nowotworową. Najczęściej koncentrują się na lęku przed skutkami ubocznymi leczenia, takimi jak:
- zmęczenie,
- ból,
- nudności,
- utrata włosów.
Te obawy mogą istotnie wpływać na decyzje dotyczące terapii oraz na ogólne nastawienie do procesu leczenia. Strach przed nieznanym również odgrywa wielką rolę; pacjenci obawiają się nie tylko samej choroby, ale również tego, jakie konsekwencje przyniesie terapia. Zastanawiają się, jak nowotwór wpłynie na ich życie osobiste, zawodowe i relacje rodzinne. Dlatego istotne jest, aby onkolog poświęcił czas na zrozumienie tych lęków. Powinien również dokładnie przedstawić pacjentowi wszystkie niezbędne informacje.
Wsparcie psychologiczne może okazać się kluczowe w radzeniu sobie z emocjami, które wiążą się z diagnozą oraz leczeniem. Kolejnym istotnym zagadnieniem jest skuteczność proponowanego leczenia. Gdy pacjenci czują niepewność co do rezultatów terapii, często zadają pytania dotyczące prognoz i dostępnych metod leczenia. Lekarze powinni jasno komunikować możliwe terapie i realistyczne scenariusze po niekorzystnym wyniku biopsji.
Czasami trudno jest pacjentom zaakceptować diagnozę i myślą o intensywnym leczeniu. Dając im możliwość aktywnego uczestnictwa w procesie podejmowania decyzji o terapii oraz dzieląc się informacjami na temat dostępnych opcji wsparcia, można znacznie poprawić ich samopoczucie psychiczne. Wsparcie ze strony lekarzy oraz bliskich osób jest nieocenione w przezwyciężaniu lęków i wątpliwości, które mogą pojawić się w tym trudnym okresie.
Jakie są możliwe metody leczenia po otrzymaniu złego wyniku biopsji?
Metody leczenia po otrzymaniu negatywnego wyniku biopsji różnią się w zależności od typu nowotworu, jego stopnia złośliwości oraz ogólnego stanu zdrowia pacjenta. Każdy przypadek wymaga unikalnego podejścia, dlatego niezwykle ważna jest konsultacja z zespołem specjalistów onkologicznych. Poniżej przedstawiam kilka sposobów terapeutycznych, które mogą wchodzić w grę:
- Chirurgia – to najczęściej stosowany sposób leczenia, polegający na usunięciu guza. Wczesne wykrycie choroby nowotworowej może znacznie ułatwić przeprowadzenie skutecznej operacji,
- Chemioterapia – farmakologiczna metoda, która skutecznie eliminuje komórki rakowe w całym organizmie, zwłaszcza w przypadku nowotworów złośliwych,
- Radioterapia – ta skuteczna forma leczenia wykorzystuje promieniowanie i bywa stosowana po operacji w celu zredukowania ryzyka nawrotu choroby,
- Hormonoterapia – koncentruje się na nowotworach reagujących na hormony, hamując produkcję hormonów sprzyjających wzrostowi guzów,
- Terapia celowana – dostosowuje leczenie do specyficznych cech komórek nowotworowych, co zwiększa efektywność i minimalizuje efekty uboczne terapii,
- Immunoterapia – ta nowoczesna metoda stymuluje układ odpornościowy, by skuteczniej walczył z nowotworem, zyskując na popularności w dziedzinie onkologii.
Wybór najodpowiedniejszego planu terapeutycznego odbywa się podczas spotkania w konsylium onkologiczne, gdzie zespół analizuje wyniki badań oraz historię medyczną pacjenta. Kluczowe jest zaangażowanie pacjenta w proces leczenia; powinien być on na bieżąco informowany o dostępnych opcjach oraz ich potencjalnych skutkach. Szybka reakcja na negatywny wynik biopsji i wczesne rozpoczęcie odpowiedniej terapii mogą znacząco wpłynąć na prognozy zdrowotne.
Jakie znaczenie ma szybka diagnostyka w przypadku podejrzenia nowotworu?
Szybkie postawienie diagnozy w przypadku podejrzenia nowotworu odgrywa niezwykle ważną rolę w wczesnym wykrywaniu choroby i rozpoczęciu skutecznego leczenia. Im prędzej zdiagnozujemy problem, tym większe są szanse na pełne wyleczenie pacjenta.
Na przykład, wczesne wykrywanie raka piersi umożliwia opracowanie dopasowanego planu terapeutycznego, co znacząco podnosi rokowania. Krótszy czas oczekiwania na wyniki, taki jak na przykład ograniczenie oczekiwania na biopsję do dwóch tygodni, może znacznie zmniejszać stres i niepewność towarzyszącą pacjentom. Takie podejście w pełni zaspokaja ich potrzeby, pozwalając na szybkie wdrożenie działań terapeutycznych.
W sytuacji, gdy wyniki budzą wątpliwości, wskazane są dodatkowe badania obrazowe, takie jak:
- tomografia komputerowa,
- rezonans magnetyczny.
Badania te ukierunkowują działania w obszarze onkologii. Prawidłowa diagnostyka stanowi fundament, na którym opierają się wszystkie dalsze kroki leczenia. Dzięki niej można określić stopień zaawansowania nowotworu oraz wykryć ewentualne przerzuty.
Kluczowe jest również to, aby pacjenci otrzymywali wystarczające informacje oraz wsparcie w tym trudnym etapie diagnostycznym. Rola zespołu medycznego w szybkiej reakcji oraz efektywnej komunikacji z pacjentem jest nie do przecenienia w całym procesie leczenia.
Jak zaangażowanie pacjenta wpływa na postępowanie po złym wyniku biopsji?

Aktywne zaangażowanie pacjenta po otrzymaniu niepokojącego wyniku biopsji jest niezwykle ważne dla komfortu i efektywności leczenia. Kiedy pacjent jest dobrze poinformowany, ma większy udział w decyzjach dotyczących kolejnych kroków, co daje mu poczucie kontroli nad swoją sytuacją. Takie zaangażowanie sprzyja nie tylko lepszemu przestrzeganiu lekarzy, ale także zwiększa szansę na pozytywne rokowania.
Współpraca z lekarzami umożliwia:
- stawianie kluczowych pytań,
- dzielenie się obawami o zdrowie.
W procesie zdrowienia istotną rolę odgrywa również rodzina i bliscy, których wsparcie potrafi znacząco zmotywować pacjenta do aktywnego uczestnictwa w terapii. Dodatkowo, kontakt z grupami wsparcia pozwala na wymianę osobistych doświadczeń z innymi osobami przeżywającymi podobne trudności, co korzystnie wpływa na samopoczucie psychiczne.
W kontekście leczenia onkologicznego niezbędna jest efektywna komunikacja między pacjentem a zespołem medycznym, aby stworzyć spersonalizowany plan leczenia. Informowanie pacjenta o dostępnych możliwościach terapii i ich potencjalnych efektach ma duże znaczenie dla jego zaangażowania. Pacjenci, którzy aktywnie uczestniczą w podejmowaniu decyzji, często doświadczają mniejszego lęku związane z procesem leczenia, co sprawia, że cały przebieg staje się bardziej przystępny i skuteczny, co oczywiście prowadzi do lepszych wyników terapeutycznych.